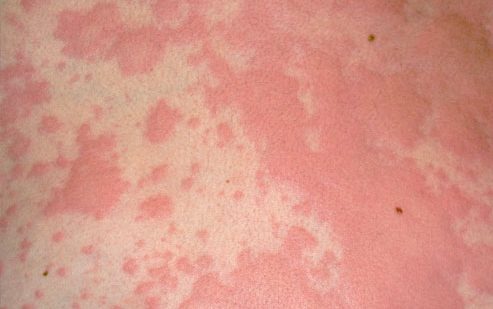
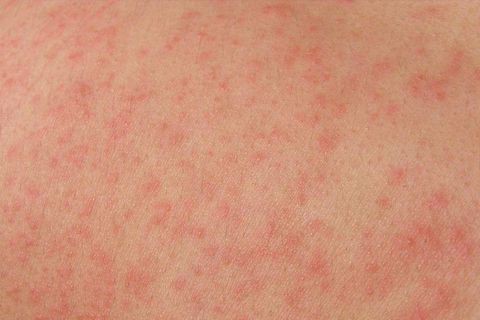
Крапивница у детей (фото ниже) — заболевание, характеризующееся появлением на коже волдырей и/или ангиоотеков. Оно является острой реакцией и может развиться у ребенка за несколько минут-часов.
Крапивница (фото) у детей: симптомы, и фото это показывает, могут быть разными:
- волдыри могут возникать на любом участке тела ребенка;
- красного или розового цвета с четкими границами;
- размером от нескольких мм до нескольких см;
- возвышаются над поверхностью кожи;
- бледнеют при надавливании;
- исчезают без следа, как правило, до 24 часов (реже дольше), однако новые элементы могут возникать поочередно в новых местах до 6 недель (при остром течении заболевания);
- сопровождаются зудом, усиливающимся к вечеру.
Как выглядит крапивница у детей.
По внешнему виду высыпания похожи на следы от контакта с крапивой, по аналогии с которой и возникло название.
Причин возникновения заболевания множество:
1. Самым частым пусковым механизмом у детей является инфекция (вирусная, бактериальная, паразитарная).
2. Пищевые продукты и пищевые добавки.
3. Прием лекарственных препаратов (нестероидные противовоспалительные средства, антибиотики, витамины).
4. Укусы насекомых.
5. Системные заболевания.
6. Физические факторы (холод, солнечные лучи, вода, физические нагрузки).
К сожалению, более чем в 50–70% случаев причину возникновения таких высыпаний у ребенка выяснить не удается.
Если удалось выявить четкий аллерген, приведший к возникновению заболевания у ребенка, следует иметь в виду, что, как правило, следующая подобная аллергическая реакция на него будет сильнее и разовьется быстрее.
По течению выделяют:
- острую крапивницу, когда элементы сыпи возникают на разных участках тела до 6 недель;
- хроническую крапивницу, когда элементы сыпи продолжают появляться и спустя 6 недель от начала заболевания.
Диагностика
Диагноз ставится на основании сбора анамнеза и осмотра педиатра. При повторяющихся эпизодах заболевания показан осмотр аллерголога. При хроническом течении — осмотр аллерголога обязателен. Дополнительные обследования при остром течении, как правило, не информативны и поэтому не целесообразны (за исключением случаев, если точно известен провоцирующий фактор). При хронической крапивнице рекомендован клинический анализ крови и кровь на СРБ. Определение уровня общего IgE — малоинформативно и не должно использоваться как скрининговый метод диагностики. Проведение диагностических тестов всем детям с перенесенной крапивницей не показано. Объем необходимого обследования назначает врач, т. к. нет смысла «сдавать на все подряд».
Лечение крапивницы у детей:
1. Если известен провоцирующий фактор (аллерген) — исключить его. Например, при реакции на жаропонижающее — не давать этот препарат. При солнечной крапивнице — избегать воздействия солнечных лучей, не носить открытую одежду на солнце. При реакции на холод — исключить длительное пребывание в условиях холода, не носить легкую одежду. В случае доказанной пищевой аллергии рекомендуется исключить из употребления в пищу виновных продуктов. Однако соблюдать строгую гипоаллергенную диету более 1 месяца не рекомендуется.
2. Прием антигистаминных препаратов второго поколения («Дезлоратадин», «Цетиризин», «Лоратадин», «Эбастин» и т. д.). Не рекомендован прием антигистаминных препаратов первого поколения в качестве стартовой терапии («Супрастин», «Фенистил», «Фенкарол», «Тавегил», «Диазолин»).
3. При тяжелых формах заболевания или при сочетании ее с ангиоотеком: системные глюкокортикоиды (дексаметазон, преднизолон).
4. Имеются и другие препараты для лечения крапивницы (иммунодепрессанты), но они назначаются только врачом и только при неэффективности приема вышеперечисленных средств.
5. Прием энтеросорбентов («Смекта», «Энтеросгель» и пр.), широко рекомендуемых при крапивнице, не показан (согласно многочисленным исследованиям) и не включен в стандарты лечения данного заболевания ни в Европейские, ни в Российские рекомендации.
Ангиоотек (= ангионевротический отек Квинке) — локализованный, остро возникающий отек слизистых оболочек и кожи, зачастую возникающий в месте контакта с аллергеном.
Обычно ангиоотек сохраняется от 2-х часов до нескольких дней и проходит бесследно. Может сочетаться с уртикарными высыпаниями (волдыри) при крапивнице, а может проявляться изолированно. Всегда отмечается связь аллергена и острого развития ангиоотека (обычно не позднее 15–30 минут).
Причиной может быть реакция на:
- лекарства;
- укусы насекомых;
- пищевые продукты (орехи, рыба, молоко, яйца и пр.);
- эпидермальные аллергены (перхоть животных);
- косметические средства;
- некоторые БАД;
- латекс.
Клинически ангиоотек:
- может быть бледно-розовый или не отличаться от неизменной кожи;
- обычно плотный, асимметричный, безболезненный;
- чаще всего локализуется на лице — губы, веки; в ротовой полости — язык, мягкое небо, миндалины;
- опасным симптомом является распространение отека на слизистую верхних дыхательных путей, ранним признаком которого является осиплый голос, затрудненное дыхание и глотание, изменение цвета лица. В тяжелых случаях может присоединиться анафилактическая реакция (анафилактический шок, снижение давления до критических цифр, потеря сознания).
При возникновении анафилаксии (ангиоотека, с поражением дыхательных путей):
- срочно вызвать скорую помощь! Помните, дорога каждая минута. Средство экстренной помощи в такой ситуации — адреналин, вводит врач скорой помощи (гормональные и антигистаминные препараты действуют медленнее адреналина при уже развившейся анафилаксии);
- устранить аллерген;
- обеспечить обильное питье;
- отвезти ребенка в больницу!
При развитии ангиоотека без поражения дыхательных путей:
- устранить аллерген;
- дать ребенку антигистаминный препарат второго поколения («Дезлоратадин», «Цетиризин», «Лоратадин», «Эбастин»). Не рекомендован прием антигистаминных препаратов первого поколения в качестве стартовой терапии («Супрастин», «Фенистил», «Фенкарол», «Тавегил», «Диазолин»);
- обеспечить обильное питье.