«Не трогай родинки, не чеши! Если сковырнешь — рак будет», — наверное, многие слышали такое утверждение с детства. Да и на просторах интернета можно часто встретить вопрос: «Что делать, если нечаянно повредил родинку?». Автор просветительского проекта «Профилактика Медиа» фонда «Не напрасно» Анна Абрамова разбиралась, может ли травма родинки привести к раку, какие невусы должны насторожить и как не пропустить меланому кожи. Научным редактором статьи стал онколог-химиотерапевт Андрей Исаев-Апостолов.

Что такое родинка, и как ее отличить от других кожных образований?
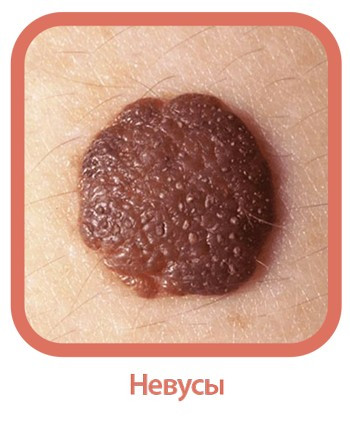
Родинка или невус — чаще всего небольшое образование на коже, обычно темного цвета. У взрослого человека на теле примерно от 10 до 40 невусов. В течение жизни их количество и вид может изменяться — родинки способны появиться или исчезнуть, стать темнее, светлее или крупнее. На эти процессы могут повлиять гормональные изменения, например, в подростковом возрасте или в период беременности.
Невус — это буквально узелок из таких клеток.
По внешнему виду родинки могут быть совершенно разными: коричневыми, черными, синими, красными или розовыми. По текстуре — гладкими, морщинистыми, плоскими, выпуклыми. Из них даже могут расти волосы. Средний размер невуса — около 6 мм, примерно как ластик от карандаша.
На теле встречаются не только родинки, но и другие кожные образования, которые не представляют опасности для здоровья. Например.
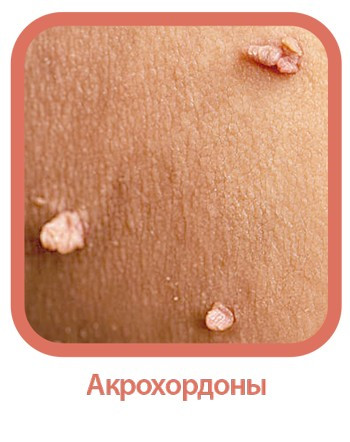
Мягкие фибромы (также их называют акрохордоны) — доброкачественные наросты на коже. Точная причина возникновения акрохордон неизвестна, но чаще они возникают в местах трения одежды о кожу. Также ожирение, гормональный дисбаланс и инфекции могут стать провоцирующими факторами роста.
Дерматофибромы — твердые образования, которые, в отличие от родинок, бородавок и других наростов на коже, выглядят как небольшие подкожные бугорки, так как образуются в более глубоком слое кожи. Чаще всего встречаются на нижних конечностях.

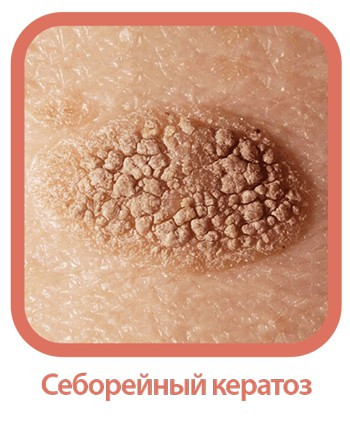
Себорейный кератоз — неяркие округлые образования с твердой корочкой на поверхности.
Также некоторые инфекции могут спровоцировать появление наростов. Например.
- Контагиозный моллюск — вирусное заболевание, при котором появляются округлые твердые безболезненные наросты. Чаще встречается у детей, но и взрослый человек также может заразиться.
Вирус передается через контакт кожи к коже, через зараженные предметы и поверхности, такие как полотенца, спортивный инвентарь, в общественных местах — бассейне, транспорте. Также расчесывание и растирание наростов приводит к распространению вируса на теле.
Заболевание проходит самостоятельно в течение от шести месяцев до двух лет.
- Вирус папилломы человека (ВПЧ). Некоторые штаммы ВПЧ, например 6 и 11, вызывают папилломы — небольшие бородавки. Чаще всего они возникают на половых органах и не представляют опасности для здоровья.
Более опасные штаммы (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59) не приводят к папилломам, но могут спровоцировать развитие рака шейки маткии других злокачественных опухолей как у женщин, так и у мужчин.
Как образуется меланома?
Меланома — редкий, но самый агрессивный вид рака кожи, при котором происходит мутация меланоцитов. Эти клетки расположены по всей поверхности тела, они вырабатывают пигмент меланин, который отвечают за естественный цвет кожи, глаз и волос.
Меланин помогает защитить организм человека от ультрафиолетового излучения. При воздействии УФ-лучей меланоциты начинают вырабатывать меланин, и кожа загорает. Чем больше пигмента, тем кожа темнее и лучше поглощает избыточные УФ-лучи. Например, темнокожие люди в четыре раза реже болеют меланомой, чем светлокожие.
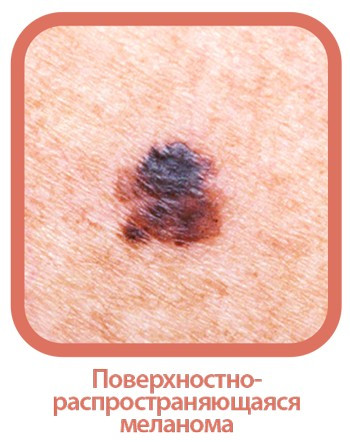
Меланома может образоваться у любого человека, вне зависимости от внешних факторов. Но риск ее развития выше у людей со светлой кожей и глазами, рыжими и светлыми волосами, веснушками на лице, а также у тех, кто склонен к солнечным ожогам.
УФ-лучи могут повредить генетический материал в меланоцитах. При этом клетки способны восстанавливаться. Но чем больше человек без защитных средств подвергается солнечному воздействию с высоким УФ-индексом — более 3, тем больше мутаций будет накапливать меланоцит. Постепенно клетка становится злокачественной, начинает бесконтрольно делиться, образуя меланому. УФ-индекс можно посмотреть на любом метеорологическом сайте или в приложении своего телефона.
Чаще всего меланома появляется на свободном участке кожи — там, где раньше не было никаких родинок. Место возникновения также может быть совершенно разным, в том числе и труднодоступным: например, спина и волосистая часть головы.
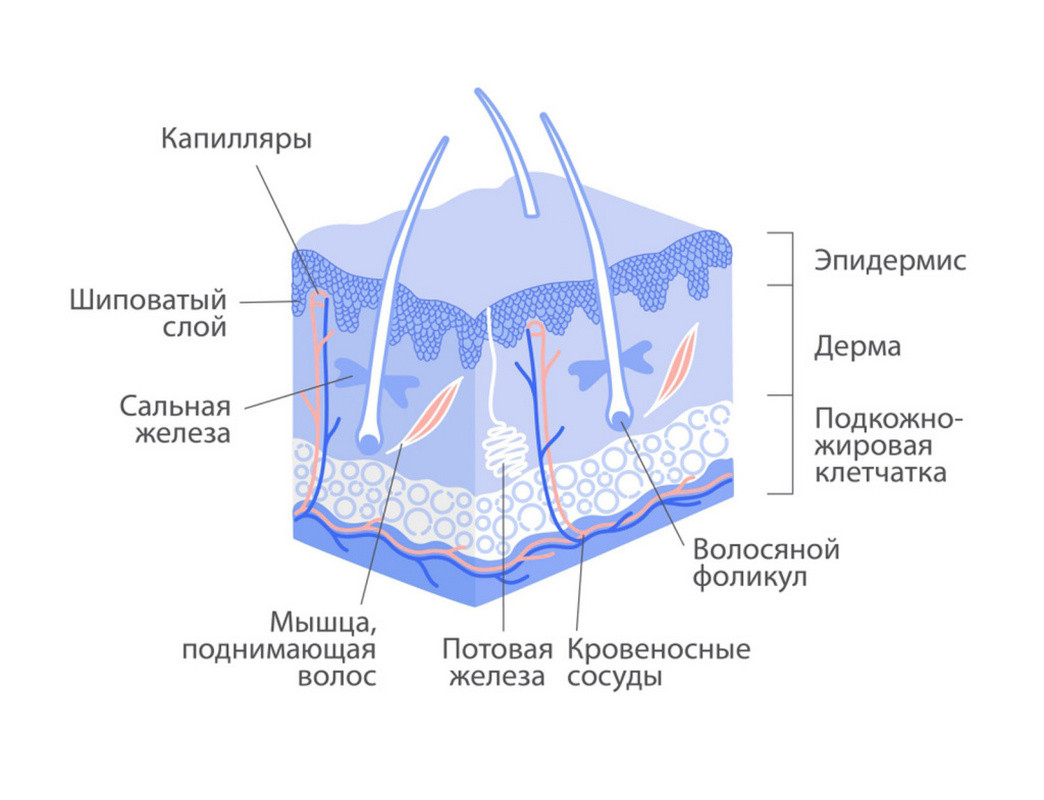
Большинство меланом на ранних стадиях поражают верхний слой кожи — эпидермис, а по мере роста могут уже проникать в более глубокие слои и метастазировать. Также меланомы встречаются не только на коже, но и под ногтями, на слизистых поверхностях и в глазах.
Может ли травма родинки привести к раку кожи?
Сам по себе факт любой травмы в организме не повышает риски развития рака, в том числе травмы кожи. На сегодняшний день недостаточно данных, которые указывали бы на связь злокачественной опухоли с травматизацией.
В 2000 году британский журнал дерматологии опубликовал небольшое исследование, в котором принимало участие 369 пациентов с меланомой. В результате 337 человек отрицали, что место, где была меланома, когда-либо травмировалось. 22 пациента сообщили о единичном эпизоде травматизации. И только 10 пациентов о регулярном повреждении родинки.
Это не значит, что родинку можно постоянно повреждать: помимо дискомфорта, может быть инфицирование ранки. Но если родинка случайно травмировалась, то ничего страшного не случится.
Главное — оперативно оказать себе первую помощь.
- Ранку можно обработать спиртом или другим антисептическим раствором — перекисью водорода, хлоргексидином.
- Травмированное место нужно немного прижать стерильной марлевой повязкой, чтобы остановить кровотечение.
- Далее — наложить повязку или пластырь, избегая попадания клейкой поверхности на рану.
Через несколько дней ранка заживет. Однако если кровотечение долго не останавливается, родинка сочится, чешется, появилось воспаление и гной, то необходимо обратиться к врачу.
Родинка вообще может стать меланомой?
В подавляющем большинстве случаев родинки безопасны и не становятся злокачественными. В среднем у людей до 40 лет перерождение встречается в 1 случае на 200 тысяч. У мужчин старше 60 лет риски немного возрастают и достигают 1 случая на 33 тысячи.
Выделяют несколько факторов, которые могут спровоцировать мутацию родинки.
- Большое количество атипичных невусов — родинок нестандартной формы. Такие образования имеют размер более 5 мм, у них нечеткие границы, родинка имеет различные оттенки — розовый, коричневый, черный. Также один атипичный невус может сочетать плоскую и неровную текстуру.
- Множество мелких родинок (более 50 по всему телу) или несколько крупных — более 6 мм — больше ластика на карандаше.
- Частое пребывание на открытом солнце, солнечные ожоги.
Любой из этих симптомов должен насторожить и стать поводом для диагностики.
Как не пропустить рак кожи?
Есть несколько способов, которые помогают вовремя обнаружить рак кожи.
1. Самообследование.
Нужно встать перед большим зеркалом и дополнительно взять еще одно маленькое. Далее следует тщательно осмотреть всю поверхность кожи от волосистой части головы до пяток, в том числе труднодоступные места — заднюю часть ушей, подмышки, нижнюю часть спины, внутреннюю поверхность бедра, область гениталий и так далее. Для таких участков как раз можно использовать второе зеркало.
Единой рекомендации, как часто нужно проводить самообследование, нет. Некоторые медицинские организации советуют осматривать кожу один раз в месяц, но также можно встретить мнение, что достаточно одного раза в несколько месяцев.
Поводом для обращения к врачу должны стать подозрительные родинки, а именно:
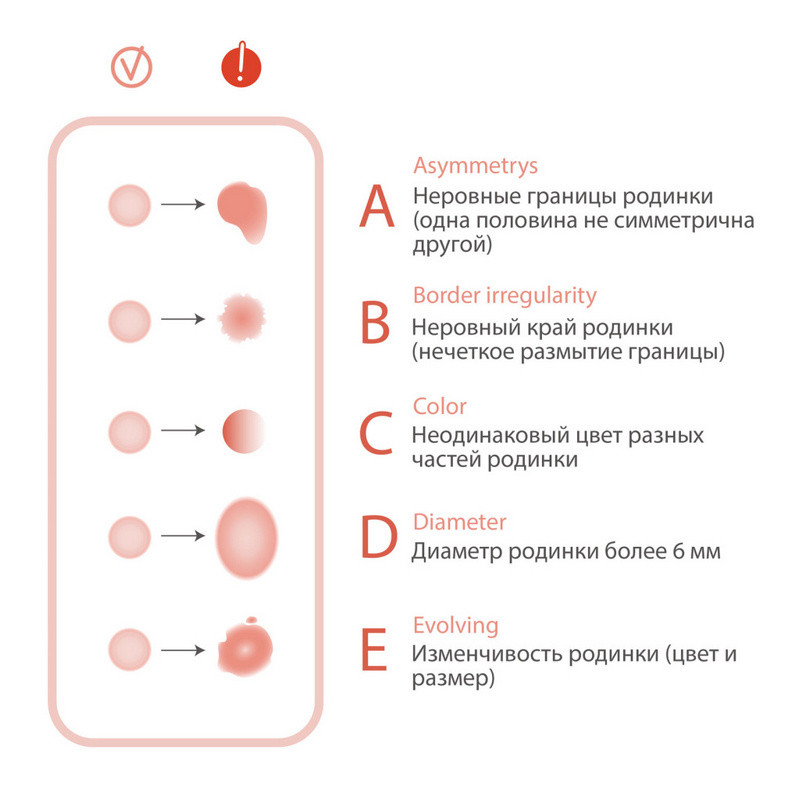
— ассиметричный, нечеткий край, неправильная форма невуса;
— цвет родинки неоднородный или он сильно отличается от других невусов;
— диаметр более 6 мм;
— родинка выглядит иначе, чем другие, а также видоизменяется — растет или уменьшается. Здесь поможет правило «гадкого утенка». Оно заключается в том, что большинство родинок на теле похожи друг на друга, а потенциально опасные выделяются на их фоне, как гадкие утята. Поэтому любую родинку или пигментное пятно, вызывающее подозрение, лучше показать специалисту.
Для обследования невусов следует обратиться к дерматологу или онкодерматологу. На приеме врач внимательно осмотрит поверхность кожи, соберет анамнез и проведет дерматоскопию.
2. Дерматоскопия .
Это аппаратный способ диагностики состояния родинок и меланомы. Под специальным микроскопом врач осматривает каждую родинку, что позволяет с высокой точностью определить ее «нормальность» или заподозрить мутацию.
В некоторых клиниках пациенту могут предложить составить карту родинок. При помощи специальной программы родинки отмечают на компьютерной модели тела. Этот инструмент при последующих приемах позволяет оценить динамику изменений родинок и появление новых. Картирование родинок показано людям, у которых много родинок или присутствуют атипичные невусы.
Если в ходе осмотра обнаружен невус, вызывающий подозрение, то врач может направить на биопсию — удалить полностью или взять небольшой кусочек родинки. Далее материал передают врачу-патологу в лабораторию на гистологический анализ. Гистология позволяет точно определить характер клеток в биоматериале: например, наличие нормальных, атипичных или злокачественных, и достоверно поставить диагноз.
Что нужно запомнить
Родинки — это кожные образования, которые есть практически у каждого человека. Большинство из них безопасны. Даже травма невуса, скорее всего, не приводит ни к каким негативным последствиям. Но это не значит, что за родинками не нужно следить.
В первую очередь следует соблюдать простые правила безопасности.
- Избегайте нахождения на открытом солнце.
- По возможности носите легкую одежду, которая будет закрывать большую часть тела: легкую рубашку с длинным рукавом, брюки, широкополую шляпу и солнцезащитные очки с покрытием от ультрафиолета.
- Используйте водостойкий солнцезащитный крем широкого спектра действия с SPF 30 и выше.
Также регулярные самообследования и дерматоскопия помогут вовремя поставить правильный диагноз.
Первоисточник: публикация в интернет-издании «Профилактика Медиа» — части большого портала для онкологических пациентов и их близких «Все не напрасно».

